Миокардит. Что хуже для сердца: затянувшаяся инфекция или нелеченная аллергия?
Заболевания сердца и сосудов давно у всех на устах. Многие из этих болезней мы знаем в лицо (инфаркт миокарда, инсульт). А значит, можем распознать первые признаки патологии, своевременно оказать медицинскую помощь и обратиться к врачу. Совсем другое дело, если признаки болезни неизвестны, порой даже скрыты и лишь опытный глаз обратит на них внимание. Сегодня речь пойдет о миокардите – заболевании, которое подкрадывается незаметно, но кусает больно, порой смертельно.
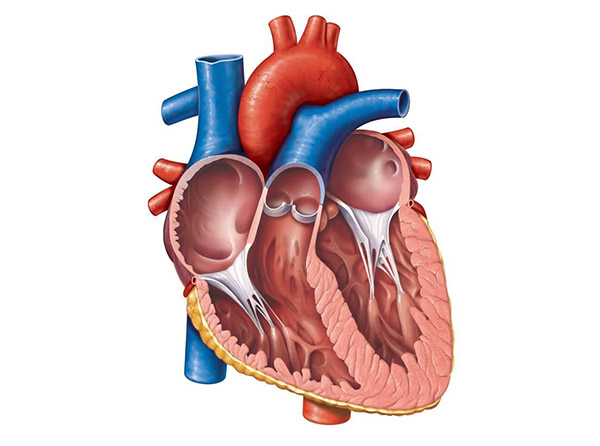
Немного о сердце в поперечном разрезе
Строение сердечной мышцы подразумевает наличие 3-х слоев:
- внутренний слой или эндокард – обволакивает изнутри полость сердце, его стенки и клапаны и контактирует с кровью, которую оно перекачивает;
- средний слой или миокард – создает мощный мышечный каркас для нашего мотора, помогает перекачивать кровь, регулирует силу сердечного выброса и проведение нервного импульса по клеткам сердца;
- наружный слой или эпикард – создает своеобразную «сорочку», которая отделяет сердце от других органов, защищает его от возможных повреждений и создает благоприятные условия для сердечных сокращений.
Болезни могут возникать в каждом из этих слоев, нарушая свойственные им функции. Если поражается внутренний слой, на первое место выходят симптомы сбоя работы того или иного клапана. Поражение среднего слоя чревато замедлением работы сердца и нарушением проведения импульса из предсердий в желудочки. А когда затронут наружный слой, страдает, в первую очередь, выброс крови и сократительная способность сердца.

Что нарушает работу сердца при миокардите?
В основе миокардита лежит воспаление среднего слоя сердца – миокарда. Чаще всего виновники болезни – инфекционные агенты, которые в условиях ослабленного иммунитета быстро распространяются с током крови, проникая в сердце. Причем роль возбудителя могут выполнять вирусы (герпеса, гриппа, гепатита), бактерии (дифтерийная палочка, стрептококк, хламидии), грибки (кандида) и даже паразиты (эхинококк, аскариды, бычий цепень).
За инфекциями идут аллергия и защитная реакция организма против своих же сердечных клеток (аутоиммунный механизм). Запускать процесс системной аллергической реакции могут ожоговая болезнь (по причине массивного омертвения тканей и выброса в кровь разрушенных белков и токсинов), трансплантация сердца (как иммунная реакция на трансплантат), лекарства, такие как аминофиллин, хлорамфеникол (за счет повышения сродства антител к сердцу).
Гораздо реже заболевание является следствием отравления ядовитыми веществами: алкоголем в явно избыточных количествах, повышенным уровнем в крови мочевой кислоты (из-за почечной недостаточности), отравлением тяжелыми металлами, собственными гормонами щитовидной железы, которая начинает вырабатывать их в огромном количестве.
Когда причину не находят, миокардит называют идиопатическим.
Что может насторожить после перенесенной простуды
Клинические проявления болезни зависят от числа вовлеченных в воспалительный процесс сердечных клеток. Воспаление может затрагивать как отдельные участки сердечной мышцы, так и всю ее протяженность, усугубляя тяжесть заболевания.
Основные проявления миокардита связаны с наличием инфекции в организме и нарушениями, которые она вызывает в сердце. Наиболее частые среди них:
- повышенная потливость, быстрая утомляемость (симптомы инфекции);
- боли в груди различного характера (колющие, ноющие, давящие, жгучие, длительностью до нескольких часов), часто напоминающие стенокардию;
- приступы сердцебиения или ощущение перебоев в сердце: замирание, кувыркание в груди (результат поражения проводящей системы сердца),
- нарастающая одышка вплоть до незначительной при физической нагрузке, кровохарканье, приступы удушья, кашель, отеки ног, синюшный оттенок пальцев рук, ног, носа, губ, ушей (свидетельство слабости сердечной мышцы);
- боли в суставах на фоне высокой температуры.
Немаловажно то, что первые признаки миокардита в 80% случаев начинают тревожить спустя 3-8 недель после перенесенной инфекции (гриппа, простуды, ангины).

Как распознать миокардит
Безошибочно поставить диагноз миокардита весьма трудно из-за неспецифических симптомов, под которыми может скрываться заболевание.
Начнем, пожалуй, с жалоб. Как правило, вспоминается перенесенная накануне инфекция (сезонная затянувшаяся простуда, ангина и т.д.). Внешний вид такого пациента говорит о сердечной недостаточности: одышка, отеки на ногах, синюшность кожи, набухание шейных вен. Вполне достаточно, чтобы обратиться к врачу.
Хорошим подспорьем доктору в выставлении диагноза будет прослушивание сердца и легких пациента, измерение давления. Стандартная ЭКГ, кроме нарушений ритма сердца, никакой другой информации не несет. УЗИ сердца, напротив, имеет огромное значение для выявления болезни. Более детальные методы исследования – МРТ сердца и сцинтиграфия. В анализах крови (общем и биохимическом) обращают на себя внимание признаки воспалительной реакции (повышение СОЭ, лейкоцитов в крови, С-реактивного белка, АлАТ, АсАТ). «Золотой стандарт» при выставлении диагноза миокардита – биопсия сердечной ткани, однако в перечень рутинных методов обследования он, явно, не входит.

Что таится за воспалением сердечной мышцы
Поражение сердца при миокардите грозит, в лучшем случае, быстрой инвалидизацией пациента из-за прогрессирующей сердечной недостаточности, в худшем – угрозой для жизни. Проблема в том, что после перенесенного воспаления сердечные клетки замещаются грубой соединительной тканью и уже не могут выполнять свою функцию.
Значит, одышка и отеки голеней буду беспокоить постоянно, а нарушения ритма перерастут в жизнеопасные. Отсюда логичный вывод: заподозрил миокардит, спеши к врачу. Своевременно установленный диагноз и начатое лечение спасут сердечные клетки от необратимых изменений и остановят развитие заболевания.
Автор: врач-кардиолог высшей категории
Ирина Лутик